La maladie de poic
(pseudo-obstruction intestinale chronique)
La pseudo-obstruction intestinale chronique (maladie de POIC) est une maladie orpheline dont la prévalence est difficile à établir. Elle touche principalement les enfants et jeunes adultes. Les symptômes et la sévérité peuvent varier d’un malade à l’autre.
C’est une maladie grave qui paralyse le tube digestif avec une forme prédominante pour l’intestin grêle, mais parfois l’atteinte peut s’étendre à l’ensemble du tube digestif, ainsi qu’à la vessie (méga vessie). Elle se caractérise par des occlusions sans obstacles mécaniques décelés. L’occlusion est dite « fonctionnelle » car il s’agit d’arrêts du péristaltisme (motilité) ou de dysmotricité (altération du péristaltisme). Le bol alimentaire s’arrête et ne peut plus avancer, ce qui occasionne des occlusions (iléus), sub-occlusions (occlusions partielles), nausées, vomissements, douleurs et distensions abdominales. La pseudo- obstruction est une insuffisance intestinale chronique avec, comme conséquence, l’impossibilité de se nourrir correctement, une malnutrition et une malabsorption sont alors présentes.
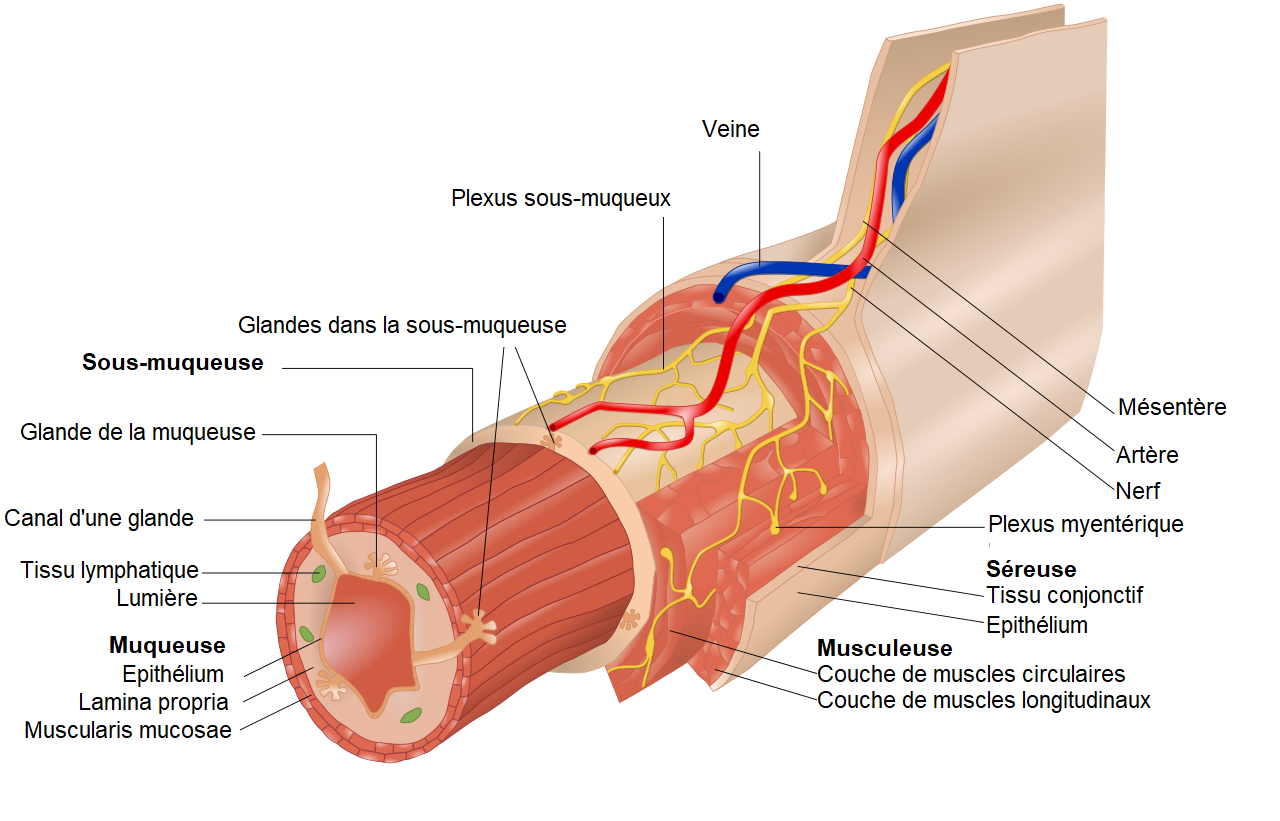
Le péristaltisme (motilité) est un mouvement d’ondes de contractions qui se propage depuis le haut du tube digestif (œsophage) jusqu’au bas (rectum). Il fait avancer le bol alimentaire qui permet son assimilation dans l’intestin grêle ainsi que son évacuation sous forme de selles par le rectum. Le péristaltisme est en lien avec le muscle lisse de la paroi intestinale qui est sous le contrôle du système nerveux entérique (les neurones) et les cellules interstitielles de Cajal (cellules pacemaker) qui permettent sa contraction et sa propulsion.
Lorsqu’un de ces systèmes est touché, on parle alors de :
- Myopathie (pour les muscles lisses)
- Neuropathie (pour le système nerveux entérique)
- Mésenchymopathie (pour les cellules interstitielles de Cajal)
- Dysplasie neuronale intestinale (développement anormal des ganglions nerveux)
La maladie de POIC peut être primaire, c’est-à-dire acquise dès la naissance ou soit secondaire, en lien avec une maladie, une infection ou une mutation de gènes.
La POIC est une maladie sévère avec beaucoup de complications sur le long terme et le pronostic vital peut être engagé. Il n’existe à l’heure actuelle aucun traitement curatif. Le quotidien et la qualité de vie des malades se trouvent être bouleversés et lourdement affectés. La prise en charge doit être multidisciplinaire : gastro-entérologues, nutritionnistes, spécialistes de la douleur, psychologues.
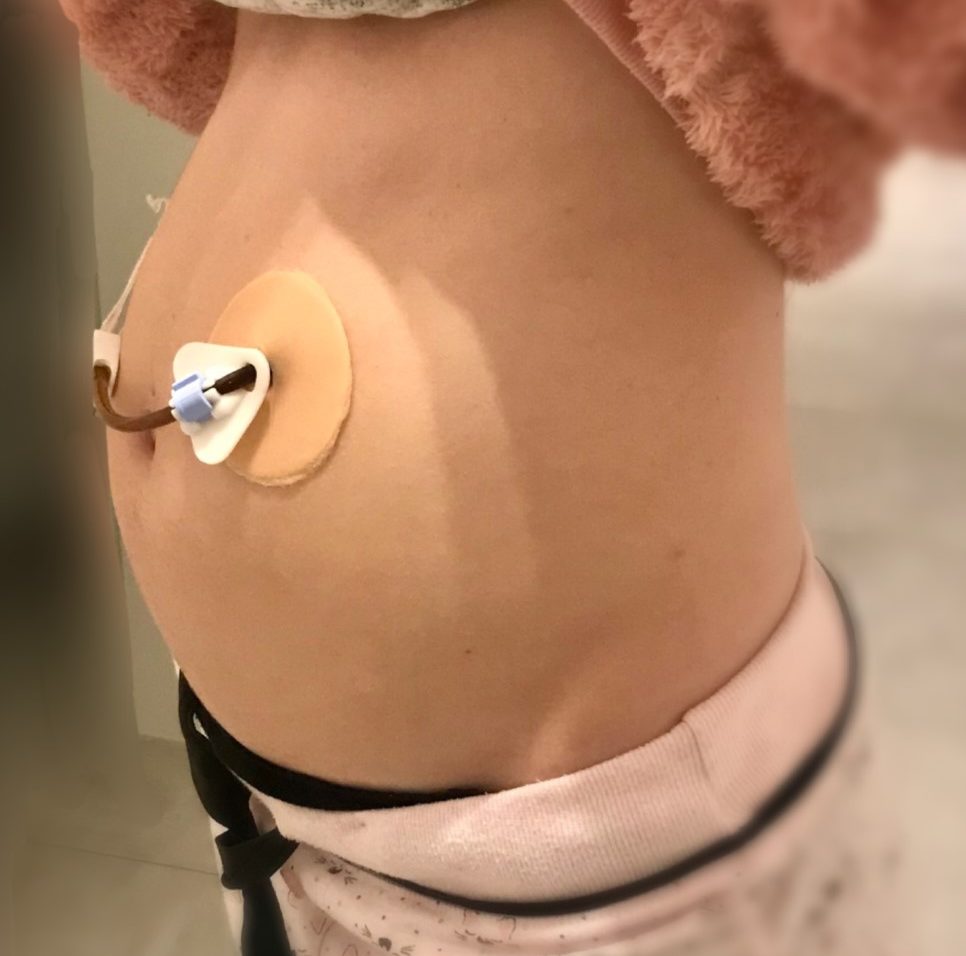
La plupart des malades doivent avoir recours à la nutrition artificielle par sondes d’alimentations entérales via :
- L’estomac : gastrostomie
- L’intestin grêle : jéjunostomie
Ou soit par parentérale (hors du tube digestif) :
- Les veines : cathéter veineux central
Pour soulager les symptômes, il est possible de mettre des sondes de décharge (aspiration, exsufflation) soit dans l’estomac ou dans l’intestin grêle, afin de libérer la distension abdominale, les occlusions, ainsi que les complications liées à celles-ci, telles que : infections bactériennes, translocations, septicémies, perforations, etc.
Des poches d’iléostomies (poches raccordées à la fin de l’intestin grêle, l’iléon) ou de colostomies (poches raccordées au côlon) peuvent être proposées pour évacuer les selles. L’entérectomie (résection intestinale) est une chirurgie qui peut être suggérée dans certains cas. La transplantation intestinale quant à elle est rarement utilisée. Elle est indiquée seulement en dernier recours, lors d’échec de la nutrition parentérale et lorsque le pronostic vital est engagé. Elle est majoritairement réservée aux enfants.
- Ballonnements
- Distension et douleurs abdominales
- Nausées, vomissements
- Reflux, renvois (maladie de reflux)
- Gastroparésie
- Occlusions intestinales chroniques
- Constipation opiniâtre (inertie colique), parfois diarrhée
- Pullulation bactérienne du grêle (Sibo)
- Malaises, pertes de connaissance
- Perte de poids ou de croissance
- Déshydratation et malnutrition
- Malabsorption
- Vessie : rétention et infections urinaires, mégavessie
- Idiopathique (dont on ne connaît pas la cause)
- Forme syndromique MMIHS (mégavessie – microcôlon intestinal hypopéristaltisme), c’est la forme la plus grave de POIC idiopathique
- Myopathie viscérale
- Neuropathie viscérale
- Dysplasie neuronale intestinale
- Mésenchymopathie (atteinte des cellules interstitielles)
- Maladie de Hirschsprung
- Maladies mitochondriales : Encéphalopathie mitochondriale neurogastrointestinale (MNGIE), MERF, Melas
- Sclérodermie, lupus érythémateux disséminé, syndrome d’Ehlers- Danlos
- Amylose
- Myopathies : dystrophie de Duchenne, dystrophie myotonique
- Atteinte du système nerveux entérique : dysautonomie familiale
- Atteintes virales (EBV, CMV, Rotavirus, etc.)
- Divers : gastro-entérite à éosinophiles, mucoviscidose
- Manométrie antro-duodénale de l’intestin grêle
- Dilatation des anses intestinales vues sous radiographie
- Épisodes d’occlusions intestinales répétitifs
- Test génétique : gênes FLNA, ACTG2-actin gamma 2, responsables de myopathie
- Scintigraphie gastrique, grêle et côlon, peut aider au diagnostic
- Biopsies intestinales (par laparoscopie) pour analyser l’atteinte sur la paroi intestinale
- Prokinétiques, laxatifs, antiémétiques
- Médicaments pour soulager les douleurs et complications : antalgiques opioïdes, antibiotiques, etc.
- Nutrition entérale par sondes d’alimentation
- Nutrition parentérale sur voies centrales : piccline, chambre implantable ou cathéter tunnelisé
- Sonde de décharge (aspiration, exsufflation) pour libérer les occlusions : gastrostomie ou jéjunostomie
- Poche intestinale : iléostomie, colostomie
- Enteroctomie (résection intestinale)
- La transplantation intestinale est réservée aux enfants en dernier recours
- Articles 2023 revues colo-proctologie : article 1, article 2, article 3
- Assises POIC 2023
- Fiche urgence orphanet POIC
- Protocole national Français de diagnostics des soins
- Vidéo expliquant la POIC
- Association des POIC
- Orphanet
Paroi digestive
Distension abdominale