NUTRITION PARENTERALE
La nutrition parentérale est indiquée lorsque la voie digestive (entérale) n’est plus possible en raison de pathologies digestives et après échec de la nutrition entérale. Le terme parentérale signifie « passer à côté du circuit digestif normal ». Elle consiste à apporter par perfusion intraveineuse tous les éléments nutritifs déjà transformés pour être assimilés directement par voie veineuse : glucose, lipides, acides aminés, vitamines, oligo-éléments, électrolytes et eau.
Elle est distribuée par pompe sur laquelle le débit et la durée de perfusion sont paramétrés. En général, elle est administrée de préférence la nuit sur un certain laps de temps défini (12h-15h), ceci afin de laisser le plus d’autonomie et de liberté dans la journée au patient. La durée et le débit de perfusion sont adaptés en fonction de sa pathologie.
La nutrition parentérale nécessite une asepsie stricte, car le risque infectieux est élevé en raison des nutriments qui sont apportés dans la circulation sanguine à proximité ou soit directement dans le cœur.
Toutes les manipulations et préparations doivent se faire de manière stérile pour éviter tous risques de contaminations bactériennes lors des branchements, débranchements et changements du pansement. Elles doivent se faire dans une pièce dédiée à ces soins avec une hygiène stricte (ménage et poussière doivent être effectués). Idéalement, il ne devrait pas y avoir de plantes, tapis (poussières) et d’animaux.
Ces soins sont normalement réalisés par des infirmiers à l’hôpital, mais quand la personne doit avoir recourt à la nutrition parentérale sur du long terme, ces soins sont alors effectués quotidiennement à domicile avec une équipe d’infirmiers qui s’occupe de brancher et débrancher le patient et faire la réfection du pansement.
Le malade, ainsi que son entourage, peuvent être formés pour devenir autonomes sur les soins. Il est nécessaire d’avoir la validation du médecin référent, de l’hôpital, ainsi que de l’équipe soignante, en suivant le protocole des soins et de surveillance. La prise des paramètres vitaux (prise de température, saturation en oxygène, pression artérielle, glycémie) doit également être relevée régulièrement.
Il existe deux types de nutritions parentérale :
- La nutrition industrielle standard est composée de mélange stérile prêt à l’emploi. La poche contient soit deux compartiments (glucides et acides aminés), ou soit trois compartiments (glucides, acides aminés et lipides). Ces compartiments maintiennent leur conservation. Par conséquent, ces poches n’ont pas besoin d’être maintenues au frigo. Au moment du branchement de la nutrition sur le patient, ces compartiments sont alors rompus et mélangés dans la poche. Les poches ne contiennent pas de vitamines et d’oligo-éléments, ils doivent être ajoutés par la suite dans la poche avec une manipulation stérile.
- La nutrition dite à « la carte ou personnalisée » est un mélange réalisé stérilement en pharmacie hospitalière en fonction du besoin et du métabolisme du patient. Les poches doivent être maintenues au frigo (+2ºC à +8ºC). Cette nutrition est réservée majoritairement aux enfants et aux personnes atteintes du syndrome du grêle court.
La nutrition parentérale peut être partielle, en complément de la nutrition normale (orale), ou soit totale, couvrant donc tous les besoins nutritionnels du patient.
Elle est apportée soit par :
- Midline : cathéter périphérique long inséré en dessus du pli du coude, qui ne va pas jusqu’au coeur.
- PICC Line (cathéter central à insertion périphérique) : cathéter périphérique inséré dans une veine profonde du bras qui va jusqu’au coeur.
- Cathéter tunnelisé central : inséré chirurgicalement sous la peau qui va jusqu’au coeur et qui sort sur la poitrine.
- Chambre implantable (PAC) : c’est un boîtier inséré chirurgicalement sous la peau qui est relié à un cathéter allant jusqu’au coeur.
Surveillance
La nutrition parentérale demande une étroite surveillance : il faut contrôler régulièrement le cathéter dans son intégralité, le point de ponction (entrée du cathéter dans le corps), le pansement afin qu’il n’y ait pas de signes de rougeurs, suintements, œdèmes. La prise de température doit être relevée pour éviter une montée de fièvre qui pourrait être le signe d’un début d’infection (septicémie). La saturation en oxygène est mesurée ainsi que le suivi du poids.
Des bilans sanguins réguliers doivent être effectués pour contrôler les valeurs hépatiques, rénales, glycémie, vitamines, minéraux, électrolytes et d’autres éléments.
Le bilan sanguin permet ainsi de remédier aux carences et d’adapter les besoins nutritionnels en fonction du patient. Il est également possible de surveiller les complications liées à la nutrition parentérale sur le long terme par ce biais.
- Dénutrition après échec de l’entérale
- Tube digestif non fonctionnel
- Syndrome du grêle court
- Pseudo-obstruction intestinale chronique
- Maladie de Hirschsprung
- Malabsorption intestinale
- Maladie inflammatoire intestinale (Crohn, recto-colite hémorragique)
- Maladie mitochondriale MNIGE
- Complications métaboliques par excès ou carences d’apports
- Complications hépatiques, stéatose, fibrose
- Complications vésicule biliaire : lithiase biliaire, la cholécystite
- Anomalie de la glycémie : hyperglycémie ou hypoglycémie
- Thrombose veineuse
- Complications osseuses
- Pullulation bactérienne du grêle sur nutrition parentérale totale
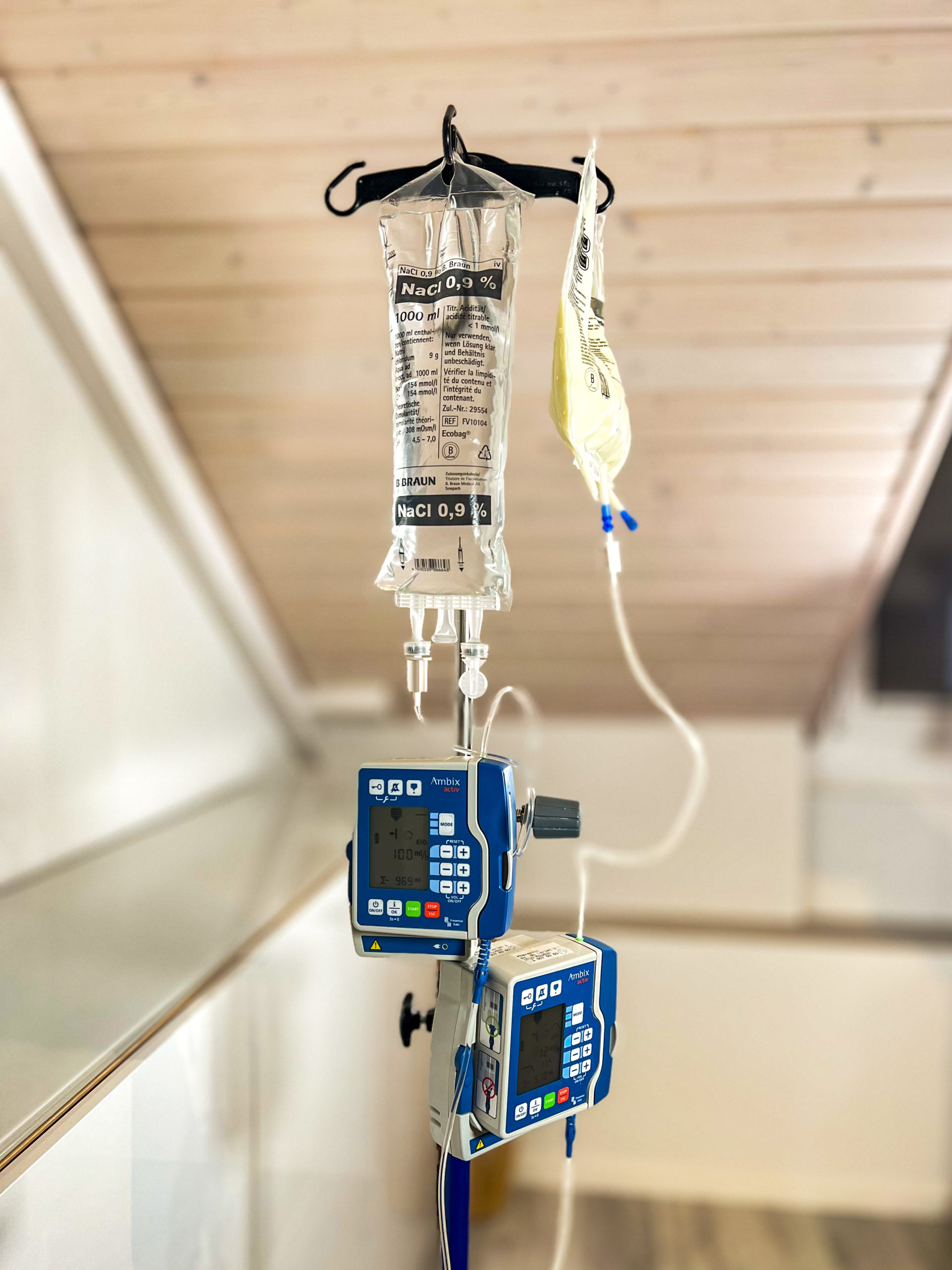
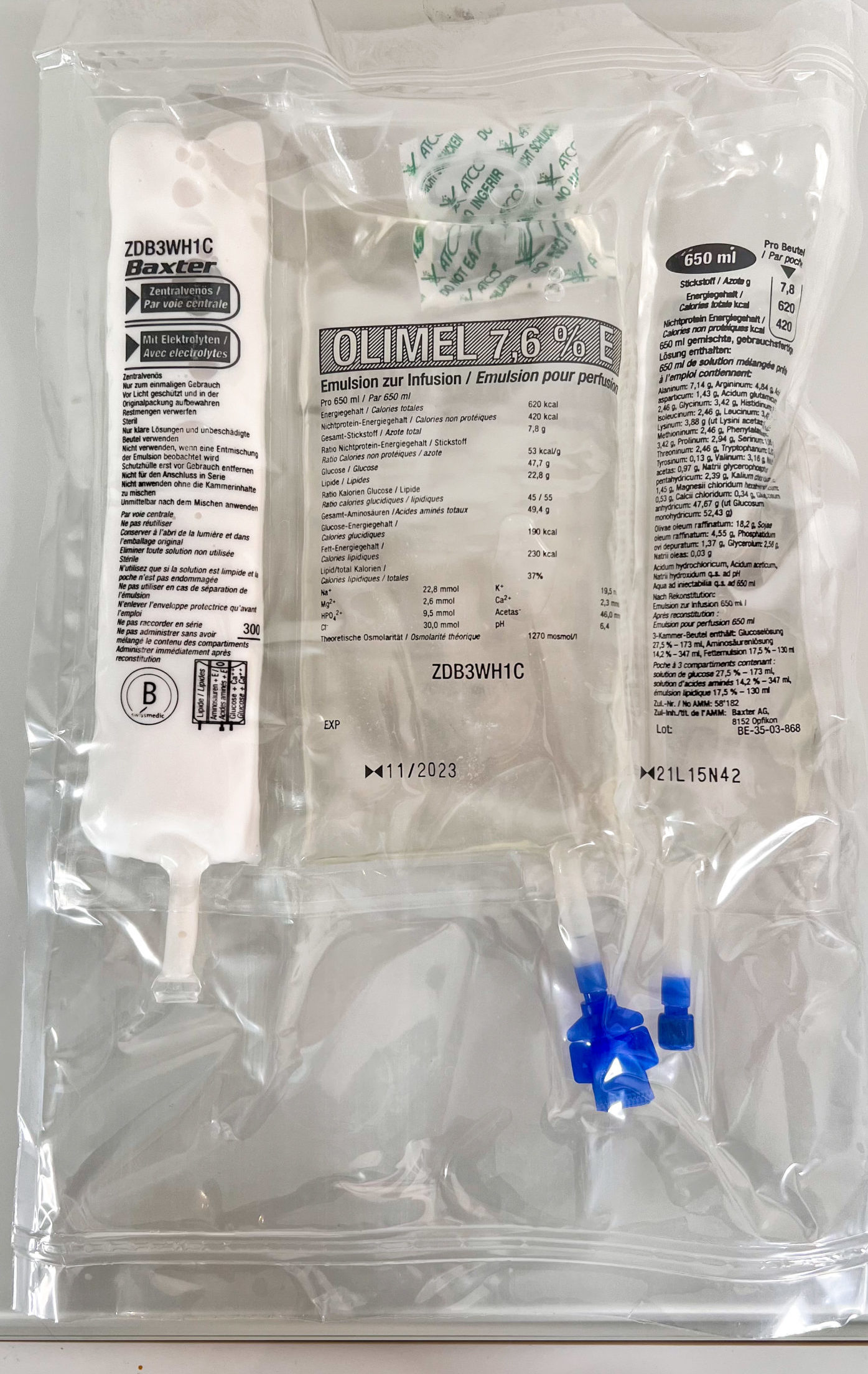
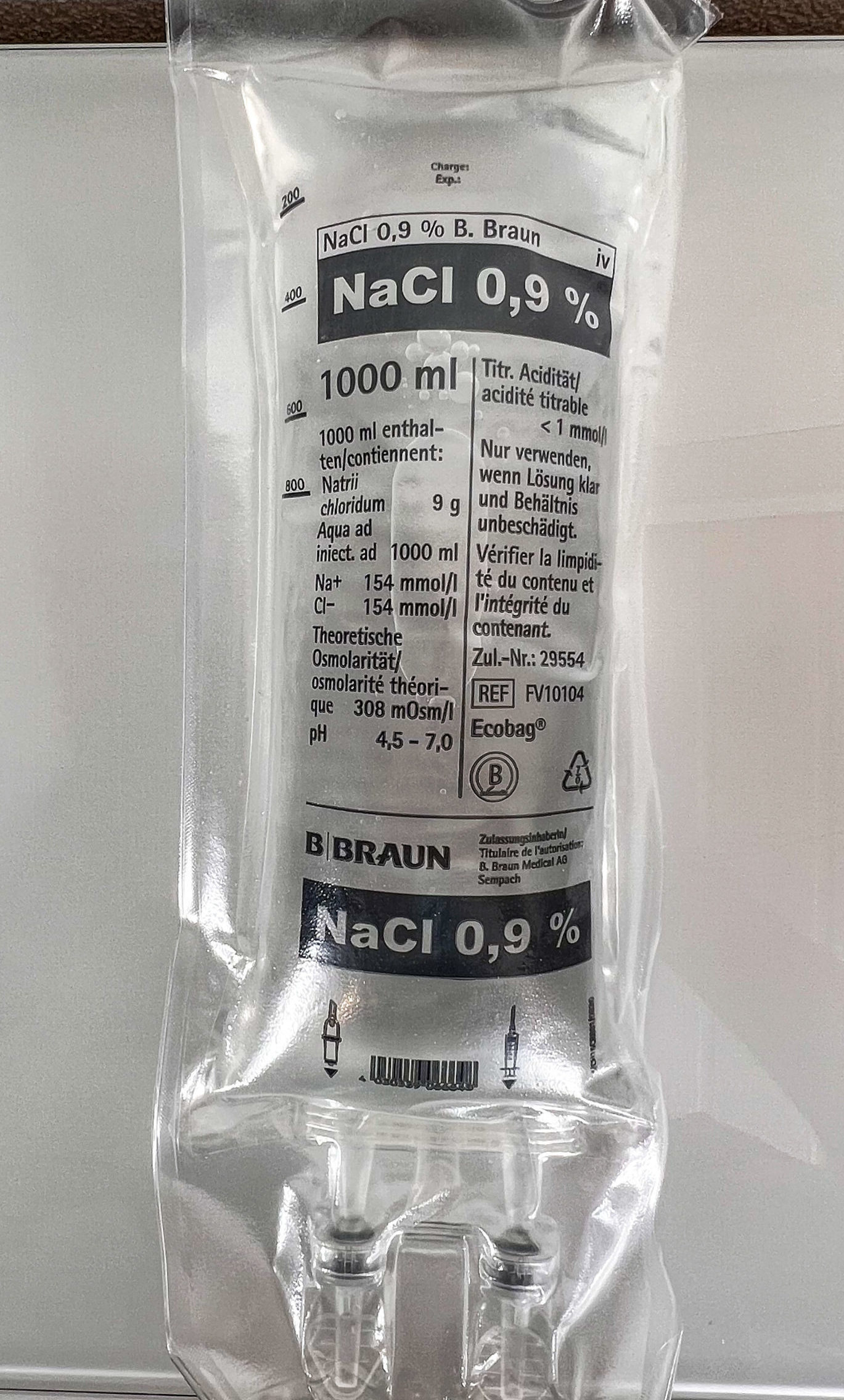

Retour à domicile
L’hôpital qui a prescrit la nutrition organise le relais à domicile avec le CMS (Centre médico-social) de votre région pour qu’ils effectuent eux les soins à domicile : réfections pansements, branchements, débranchements, prise de sang, prise des paramètres vitaux, etc.
Pour tout ce qui concerne le matériel : Poches de nutrition, d’hydratation, tubulures, blouses, masques, compresses, seringues, vitamines, pansements, désinfectants…. L’hôpital sera chargé d’organiser avec un Homecare (prestataire qui fournit le matériel médical) la commande et la livraison du matériel afin d’avoir tout le nécessaire une fois de retour au domicile.
Comment se passe ensuite la commande et la livraison du matériel pour chaque mois ?
La commande est faite auprès du Homecare par le CMS (Centres médico-social) de votre région qui vient à votre domicile faire l’inventaire de votre matériel médical. La livraison vous parvient ensuite à votre domicile. Par la suite, lorsque vous serez autonome sur vos soins, vous pourrez prendre vous-même le relais.
Est-il possible de se déplacer en étant branché à la nutrition parentérale ?
Pour favoriser la mobilité, il est possible de mettre la perfusion (poche de nutrition, hydratation et pompes) dans un sac à dos. Il est important de veiller que le sac soit toujours en position verticale ! Ceci afin d’éviter toutes bulles d’air qui pourraient se former et passer dans la circulation sanguine. Dans ce cas, il faudrait arrêter immédiatement la nutrition, se débrancher, purger la tubulure pour chasser l’air, avant qu’il soit possible de se brancher à nouveau.


